Indicateurs de qualité et de sécurité des soins
Les critères issus des indicateurs de qualité et de sécurité des soins ont été publiés par l’Institut National du Cancer (INCa) et la Haute Autorité de Santé (HAS) endécembre 2021 pour les cancers de l’ovaire: (lien vers le document)
L’établissement de santé doit réaliser chaque année un minimum de 20 chirurgies de cytoréduction (omentectomie) dans le cadre d’un cancer de l’ovaire.
• La réalisation d’une imagerie (scanner thoraco-abdominopelvien ou IRM abdomino-pelvienne + scanner thoracique) est indispensable avant la chirurgie par coelioscopie (biopsies) afin de déterminer une éventuelle extension de la maladie au péritoine (carcinose) et aux organes voisins.
• La chirurgie par coelioscopie avec biopsies permet l’évaluation pré-thérapeutique et peut être réalisée dans un délai de 6 semaines avant le 1er traitement (chirurgie ou chimiothérapie) donc c’est le 1er acte chirurgical. La coelioscopie permet une évaluation de la charge tumorale et a une valeur diagnostique. • Avec les résultats de ces différents examens, une réunion de concertation pluridisciplinaire (RCP) comprenant chirurgiens, oncologues, radiothérapeutes et compte-rendu anatomopathologique (suite aux biopsies) est nécessaire pour déterminer la prise en charge de la maladie : chirurgie complète ou chimiothérapie néoadjuvante (avant la chirurgie) en vue d’une chirurgie complète.
• Selon les résultats de l’imagerie réalisée (scanner thoraco-abdominopelvien ou IRM abdomino-pelvienne + scanner thoracique), même s’il semble que le cancer de l’ovaire est peu étendu (sans carcinose), la chirurgie complète doit être réalisée mais peut se faire en deux temps pour permettre de confirmer le stade de la maladie et adapter la stratégie thérapeutique ultérieure (maintenance par thérapies ciblées par exemple) définie par la RCP.
• Les patientes atteintes d’un cancer de l’ovaire (avec carcinose) qui ont commencé leur traitement par une chimiothérapie néoadjuvante selon la décision de la RCP, peuvent bénéficier d’une chirurgie dans les 3 à 6 semaines après le dernier cycle de chimiothérapie néoadjuvante (l’inclusion dans des essais thérapeutiques peut impacter les délais sans perte de chance).
• Les patientes atteintes d’un cancer de l’ovaire qui ont commencé selon la décision de la RCP leur traitement par une chirurgie de cytoréduction par laparotomie ou par coelioscopie associée à un acte de résection locorégionale, en présence des chirurgiens concernés (gynécologue et/ou chirurgien digestif) peuvent bénéficier d’une chimiothérapie adjuvante (après la chirurgie) dans les 6 semaines (anticipation de l’organisation des soins inter établissements afin de réduire les délais entre la chirurgie et la chimiothérapie adjuvante pour éviter la perte de chances).
• La présence d’un service de réanimation chirurgicale dans la structure concernée permet de mesurer la qualité de l’acte chirurgical et la prise en charge post-opératoire immédiate. Elle aide donc à la prise en charge des complications pouvant survenir dans les 30 jours suivant l’acte chirurgical et ce dès le premier jour de l’intervention.
Les centres experts nationaux
Les centres experts nationaux ont pour mission de mettre à disposition de tous, des aides à la décision pour la prise en charge des patientes. Ils offrent à votre médecin les possibilités de faire un diagnostic histologique par des spécialistes dans le domaine ainsi qu’une concertation multidisciplinaire regroupant les anatomo-pathologistes, les gynécologues, les chirurgiens, les radiologues et les oncologues pour donner un avis expert.
Les centres experts nationaux s’entourent de réseau de centres experts régionaux qui organisent la prise en charge des patientes en relation avec les centres experts nationaux.
Les experts se réunissent régulièrement pour définir les recommandations de bonnes pratiques cliniques nationales, mettre à jour des informations médicales sur ces tumeurs rares et participent de façon active à la recherche dans ce domaine.
Assistance Publique – Hôpitaux de Paris – Institut Curie – Diaconesses Croix Saint-Simon avec Dr Frédéric Selle, Pr Fabrice Lecuru, Pr Romain Rouzier, Groupe PathGyn
Centre Léon Bérard – Hospices Civils de Lyon – CHU de Grenoble avec Pr. Isabelle Ray-Coquard, Dr Isabelle Treilleux, Pr Mojgan Devouassoux (HCL)
Gustave Roussy – Villejuif avec Dr. Patricia Pautier, Pr. Philippe Morice, Dr Catherine Genestie
Pour en savoir plus : http://www.ovaire-rare.org/TMRG/public/accueil_public.aspx
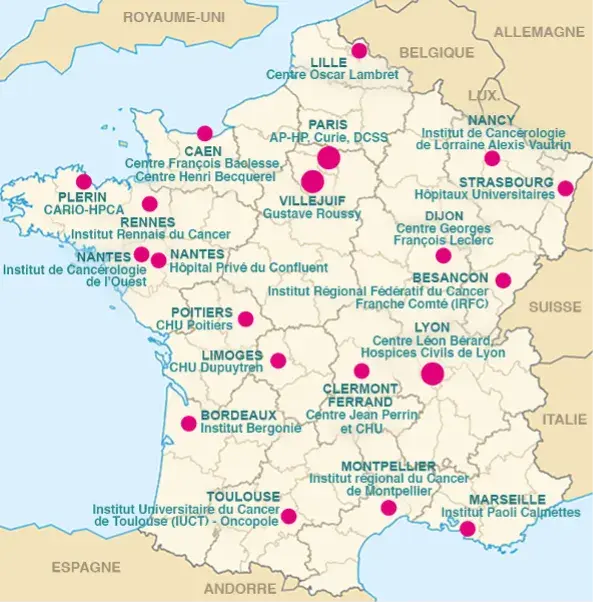
Les centres experts régionaux
BESANÇON – Institut Régional Fédératif du Cancer – Franche Comté (IRFC)
Dr Elsa Kalbacher
BORDEAUX – Institut Bergonié – Bordeaux
Dr Anne Floquet, Dr Guillaume BABIN, Dr Camille CHAKIBA, Dr Frédéric Guyon
Dr Sabrina Croce
CAEN – Centre François Baclesse (Caen) – Centre Henri-Becquerel (Rouen)
Pr Florence Joly, Dr Cécile Guillemet (CHB)
Dr Corinne Jeanne
CLERMONT-FERRAND – Centre Jean Perrin et CHU
Pr Christian Pomel
Pr Frédérique Penault-Llorca
DIJON – Centre Georges François Leclerc
Dr Laure Favier
Dr Laurent Arnould
LILLE – Centre Oscar Lambret
Dr Fabrice Narducci, Dr Cyril Abdeddaim
Dr Anne-Sophie Lemaire
LIMOGES – CHU Dupuytren
Dr Laurence Venat-Bouvet
LYON – Centre Léon Bérard – Hospices Civils de Lyon
Pr. Isabelle Ray-Coquard
Dr Isabelle Treilleux, Pr Mojgan Devouassoux (HCL)
MARSEILLE – Institut Paoli Calmettes
Dr Magali Provansal
Pr Emmanuelle Charafe-Jauffret
MONTPELLIER – Institut régional du Cancer Montpellier
Dr Michel Fabbro
Dr Cristina Leaha
NANTES – Hôpital Privé du Confluent
Dr Alain Lortholary
Dr Emmanuelle Guinaudeau (IHP)
PARIS – Assistance Publique – Hôpitaux de Paris – Institut Curie – Diaconesses Croix Saint-Simon
Dr Frédéric Selle, Pr Fabrice Lecuru, Pr Romain Rouzier
Groupe PathGyn
PLÉRIN – Hôpital Privé des Côtes-Armor – Plérin
Dr Anne-Claire Hardy-Bessard
POITIERS – CHU de Poitiers
Dr Cédric Nadeau
Dr Olivier Renaud
RENNES – Institut Rennais de Cancérologie
Dr Claudia Lefeuvre-Plesse
Dr Sébastien Henno
SAINT-HERBLAIN – Institut de Cancérologie de l’Ouest – Nantes
Dr Dominique Berton-Rigaud
STRASBOURG – Hôpitaux Universitaires de Strasbourg
Pr Jean-Emmanuel Kurtz
Dr Gerlinde Averous
TOULOUSE – Institut Claudius Regaud – IUCT (Institut Universitaire du Cancer de Toulouse)
Dr Gwenael Ferron
Dr Eliane Mery-Lamarche
VANDOEUVRE-LES-NANCY – Institut de Cancérologie de Lorraine – Alexis Vautrin
Dr Marie-Christine Kaminsky
Dr Agnès Leroux
VILLEJUIF – GRAND PARIS – Gustave Roussy
Dr. Patricia Pautier, Pr. Philippe Morice
Dr Catherine Genestie
Partager la page